

Le traitement hormonal d’affirmation de genre (THAG) est un procédé médical qui implique la prise d’hormones sexuelles afin de favoriser certains changements physiques. Il permet d'induire des modifications corporelles en accord avec l’identité de genre de la personne concernée. Le traitement hormonal féminisant (THF) est le procédé médical par lequel on tente de faire baisser le niveau des hormones naturellement produites par la personne qui cherche à se féminiser (les androgènes) tout en augmentant les hormones dites féminines (les œstrogènes).
Le traitement hormonal d’affirmation de genre est une option parmi d’autres et non une obligation pour affirmer son identité de genre. Un traitement hormonal n’est pas une étape obligatoire d’une transition, et chaque personne est libre d'interrompre ou d’arrêter à tout moment un traitement entamé si celui-ci ne convient pas. L’essentiel est de se sentir en accord avec soi-même et de ne pas se laisser influencer par des pressions extérieures, qu’elles proviennent de la famille, des professionnel·les de santé ou de la société. Une transition est avant tout un choix personnel, et toutes les démarches entreprises doivent être faites pour soi, en toute liberté.

Il existe trois substances qui peuvent être prises dans le cadre d’un THF : les œstrogènes, la progestérone et les bloqueurs d’androgènes (antiandrogènes). Il n’est absolument pas nécessaire de prendre les trois, mais il est intéressant de savoir que, si les résultats ne suffisent pas avec une seule, une discussion peut être entamée avec lae médecin pour envisager d’ajouter d’autres substances au traitement.
Les œstrogènes et la progestérone sont les deux types d’hormones généralement produites par les personnes possédant des ovaires. Les bloqueurs d’androgènes servent à diminuer la testostérone ou à contrer ses effets. Chez certaines personnes, prendre des œstrogènes suffit à faire baisser le niveau de testostérone. Chez d’autres, c’est plus compliqué ou plus lent, c’est pourquoi il est parfois possible d’ajouter un antiandrogène au traitement.
L’hormone féminisante principale utilisée dans un traitement hormonal d’affirmation de genre est l’estradiol, un œstrogène bio-identique. Il existe plusieurs modes d’administration.
Le gel est appliqué tous les jours, si possible à la même heure, sur une zone de peau fine comme l’intérieur des bras, les cuisses ou l’abdomen. Il doit être appliqué après la douche et ne pas être lavé dans les trois heures après son application. Il est recommandé d’éviter la poitrine, car cela pourrait augmenter le risque de cancer du sein.
Le dosage initial est généralement de 1,5 à 6 mg de gel par jour (soit 2 à 8 pressions de gel). En fonction de la tolérance et des résultats obtenus, ce dosage peut être adapté progressivement. Le gel est l’option la moins chère : un flacon dure en général environ un mois (sur un dosage moyen).
Les patchs diffusent l’estradiol de manière continue sur une période de 24 à 48 heures. Ils doivent être remplacés deux fois par semaine (ou moins selon la marque) et appliqués sur une peau saine, propre et sèche et qui ne plisse pas, comme le bas du dos ou le haut de la fesse, de la cuisse ou du bras.
Ils présentent l’avantage d’une libération plus stable de l’hormone mais peuvent provoquer des irritations locales, raison pour laquelle il peut être préférable de varier les zones où l’on applique le patch. Le dosage moyen est de 50 à 200μg par jour, mais tout dépend de la pénétration du produit à travers la peau, comme pour le gel. Les patches sont un peu plus chers que le gel transdermique.
Les comprimés sont une option pratique, mais leur passage par le foie peut augmenter le risque de thromboses veineuses profondes et de complications cardiovasculaires. C’est pourquoi les formes transdermiques (get et patches) sont généralement préférées lorsqu’elles sont bien tolérées. Il vaut mieux éviter les comprimés après 45 ans et/ou en cas de facteurs de risque importants comme le tabagisme.
Les pilules contraceptives oestro-progestatives ne sont pas utilisées dans le cadre d’un traitement hormonal féminisant, car elles contiennent de l’éthynylestradiol, une forme d’œstrogènes non bio-identique, qui augmente les risques cardiovasculaires du traitement (thromboses, infarctus, AVC).
La liste des produits actuellement disponibles en Belgique est disponible sur le site du Transgender Infopunt (en Néerlandais).
La progestérone est une hormone sexuelle féminine parfois utilisée en complément d’un traitement hormonal à base d’œstrogènes. Cependant, son efficacité et ses effets restent encore incertains. Bien que certaines personnes rapportent des bénéfices, il n’existe pas de consensus scientifique prouvant ces effets. De plus, des études menées chez les femmes cisgenres ménopausées ont suggéré un risque accru d’AVC et de thrombose lié à la prise de progestatifs (des dérivés synthétiques de la progestérone naturelle).
La progestérone est disponible sous différentes formes :
Certaines personnes rapportent que la progestérone pourrait :
Il est également possible que la prise de progestérone puisse, au contraire, ralentir la croissance mammaire si elle est introduite trop tôt dans la transition (dans les 12 premiers mois).
Le recours à la progestérone doit être discuté avec un·e professionnel·le de santé, car les réactions varient selon les personnes. Pour certain·es, elle améliore le bien-être général, alors que pour d’autres, elle peut induire une fatigue accrue, des variations d’humeur ou un risque plus élevé de troubles vasculaires. Il vaut mieux rester prudent·e et surveiller régulièrement son état de santé quand on ajoute cette hormone à son traitement.
Actuellement, il n’existe pas de recommandation officielle concernant la progestérone dans le cadre d’un traitement hormonal d’affirmation de genre. Son utilisation est une décision personnelle, prise en toute connaissance des risques et bénéfices potentiels.
La prise d’œstrogènes a des effets anti-androgéniques : il n’est donc pas forcément nécessaire d’associer des antiandrogènes à un traitement hormonal féminisant, étant donné que certains de ces traitements ont des effets indésirables conséquents. Cependant, si le traitement à base d’œstrogènes n’a pas les effets escomptés, il est possible de compléter le traitement avec des antiandrogènes, qui bloquent ou réduisent l’action des androgènes (hormones masculines comme la testostérone).
Plusieurs antiandrogènes sont couramment prescrits :
Dans tous les cas, la prise d’antiandrogènes doit être équilibrée avec un apport suffisant d’œstrogènes pour éviter un déficit hormonal, qui pourrait augmenter les risques d’ostéoporose et de troubles métaboliques.
L’usage des antiandrogènes n’est pas obligatoire. Certaines personnes voient une réduction suffisante des effets des androgènes uniquement avec un traitement à base d’œstrogènes. De plus, avec l’âge, la production naturelle de testostérone diminue, ce qui peut réduire la nécessité d’un antiandrogène. Une orchidectomie ou une vaginoplastie rend également leur usage obsolète en supprimant la source principale de production de testostérone.
La liste des produits actuellement disponibles en Belgique est disponible sur le site du Transgender Infopunt (en Néerlandais).
Chaque personne réagit différemment à un traitement hormonal féminisant. Les changements peuvent apparaître rapidement, mais ils prennent généralement plusieurs années pour atteindre leur plein effet. Beaucoup d’effets commencent doucement et s’intensifient avec le temps, avant d'atteindre un certain plateau d’effet maximum.
Il est impossible de choisir les effets précis des hormones, car ceux-ci dépendent avant tout des caractéristiques biologiques et génétiques de chaque personne. Cependant, le dosage et la posologie peuvent être ajustés pour obtenir une évolution plus progressive.
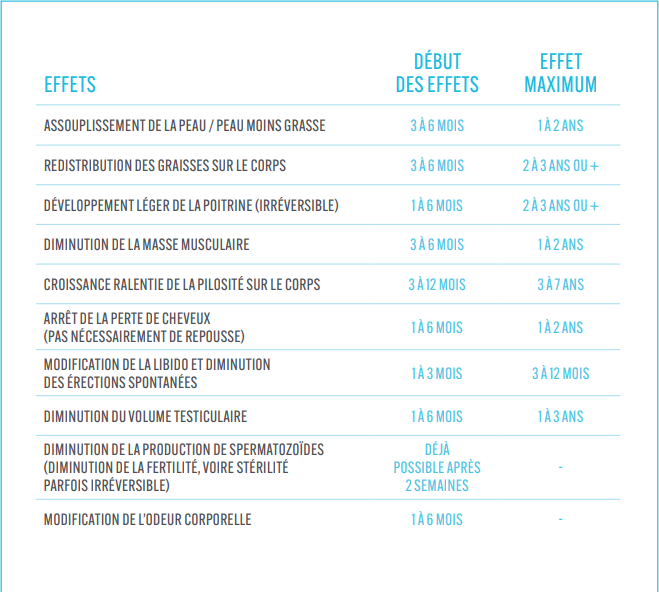
D’autres effets souvent rapportés sont :
Le traitement hormonal n’agit pas sur :
Pour en apprendre plus sur les risques et effets indésirables du THF, consultez notre guide.
Aucune attestation psychiatrique ou psychologique n’est requise pour entamer un traitement hormonal d'affirmation de genre en Belgique. Si un·e professionnel·le de santé conditionne l’accès au traitement à un suivi psychologique, il est toujours possible de changer de médecin : notre répertoire ou les associations trans* ou LGBTQIA+ permettent de trouver un·e professionnel·le de santé safe.
Deux types de professionnel·les de santé peuvent prescrire un traitement hormonal d'affirmation de genre : les endocrinologues et les médecins généralistes.
Lors du premier rendez-vous, lae professionnel·le de santé donne des informations complètes et détaillées sur les effets du traitement, ses implications sur la santé et ses limites et s’assure du consentement éclairé de la personne concernée, c’est-à-dire qu’elle a bien compris toutes les informations concernant le traitement et qu’elle souhaite, en connaissance de cause, le suivre.
Lae professionnel·le de santé réalise également une anamnèse complète : un entretien détaillé concernant les antécédents médicaux personnels et familiaux afin d’évaluer les possibles contre-indications au traitement. Enfin, iel prescrit un premier bilan sanguin, voire d’autres examens complémentaires (mammographie, échographie abdomino-pelvienne, électrocardiogramme) si nécessaire.
Lae médecin fixe un second rendez-vous pour analyser les résultats du bilan sanguin. Si les analyses ne montrent aucune contre-indication, lae médecin peut prescrire un traitement hormonal adapté. Iel explique :
Pendant la première année de traitement, il est recommandé d’effectuer une analyse de sang tous les trois mois pour évaluer l’impact du traitement et procéder à des ajustements si nécessaire.
À partir de la deuxième année, un contrôle tous les 6 mois est suffisant, puis une fois par an si tout est stable.
Attention : si le traitement inclut de l’Androcur (acétate de cyprotérone), un IRM cérébral régulier est nécessaire pour surveiller l’apparition de méningiomes (tumeurs bénignes).
Certains œstrogènes en gel (Oestrogel) bénéficient d’un remboursement partiel par la mutuelle, ce qui en fait une option accessible pour de nombreuses personnes. En revanche, il n’existe pas de remboursement pour les patchs. Un remboursement partiel pour certains comprimés oraux (Progynova) est également possible.
L’Androcur (acétate de cyprotérone) est partiellement remboursé s’il est prescrit par un·e endocrinologue. Un formulaire spécifique (qui peut être téléchargé ici) doit être rempli et signé par cellui-ci. Une fois complété, il doit être envoyé à la mutuelle pour obtenir l’accord du·de la médecin-conseil.
Les analogues de la GnRH (Decapeptyl) sont des médicaments assez chers, mais ils sont intégralement remboursés sur prescription médicale, sans attestation endocrinologique ou psychiatrique nécessaire. C’est également le cas de la Spironolactone, qui est partiellement remboursée sur prescription médicale.
Il n’existe aucune réglementation officielle en Belgique précisant un âge minimal pour commencer un traitement hormonal d’affirmation de genre. C’est donc à chaque médecin d’évaluer, en fonction de son éthique et du dossier médical du·de la jeune patient·e, à quel moment iel peut prescrire un traitement hormonal.
De nombreux·ses médecins fixent l’âge minimum à 16 ans, sauf pour les jeunes ayant déjà suivi un traitement bloqueur de puberté. Certain·es acceptent de prescrire un traitement hormonal dès l’apparition de la puberté, soit aux alentours de 13 ans, sans nécessairement passer par un bloqueur de puberté.
Les traitements hormonaux pour les mineur·es sont similaires à ceux des adultes, mais les dosages sont généralement ajustés pour éviter une fatigue excessive et s’adapter au développement physiologique adolescent. Le but est d’assurer une transition en douceur, tout en permettant aux jeunes de trouver leur point de confort.
Les bloqueurs de puberté sont des médicaments permettant de mettre en pause le processus pubertaire. Leur effet est totalement réversible : si le traitement est interrompu, la puberté reprend naturellement. Ils sont prescrits dès les premiers signes de puberté, afin de stopper l’apparition des caractères sexués secondaires comme le développement de la poitrine, les menstruations, le développement de la pilosité faciale et corporelle, la mue de la voix, etc. L’objectif est de laisser aux jeunes le temps d’explorer leur identité de genre sans subir une puberté non désirée. Ce traitement permet de différer la décision de commencer un traitement hormonal d’affirmation de genre tout en évitant des changements corporels souvent irréversibles.
Les bloqueurs de puberté sont administrés par injection intramusculaire, généralement toutes les 12 semaines. Ils sont intégralement remboursés sur prescription médicale. Actuellement, ce suivi est fait majoritairement par des équipes spécialisées au suivi des mineur·es dans des centres hospitaliers.
Les bloqueurs de puberté ne provoquent pas d’effets secondaires graves. Ils nécessitent un suivi de la densité minérale osseuse, et une légère réduction de la vitesse de croissance peut être observée, mais la taille adulte finale n’est pas affectée. En arrêtant le traitement, la puberté reprend normalement et sans complication.
Le guide PraTIQ sur les traitements hormonaux d’affirmation de genre contient des informations supplémentaires sur le dosage, l’impact du traitement sur la santé sexuelle et la fertilité, la prévention des risques pour les traitements en DIY, des témoignages, des questions fréquemment posées, etc.